Algoritmi diagnostico - terapeutici in medicina interna
Il volume è a cura di Francesco Violi, Professore Ordinario Medicina Interna presso l'università Sapienza di Roma.
All'interno della nuova edizione di "Algoritmi diagnostico - terapeutici in medicina interna", l’autore ha aggiunto nuovi argomenti quali diplopia e ipertrigliceridemia.
Compila il form qui sotto per scaricare l’indice completo degli argomenti e sfogliare l’estratto gratuito, che comprende gli algoritmi completi di:
- Asimmetria dei polsi
- Diarrea cronica
- Dolore muscolo-scheletrico
- Ematoma
Algoritmi diagnostico-terapeutici: partire dal sintomo per avviare l’iter diagnostico
Il classico libro di Medicina Interna si basa sulla descrizione della malattia, dei suoi sintomi e sugli strumenti che il medico deve usare per arrivare a scoprirne la causa e impostarne la terapia.
Questo manuale, invece, segue un percorso inverso:
- Parte dai sintomi che hanno condotto il paziente al ricovero
- Avvia un iter diagnostico in cui vengono prese in considerazione le principali cause che possono essere responsabili di quel sintomo
- Dopo avere individuato la causa principale, permette di programmare la terapia.
Come sono presentati gli algoritmi?
Osservando gli algoritmi, apparirà subito evidente l’estrema difficoltà nell’includere tutte le patologie responsabili di un determinato sintomo e nel dettagliarle nel percorso diagnostico. Per questo motivo, ogni argomento è corredato:
- Da un testo introduttivo, che indirizza il medico al ragionamento clinico che lo porterà alla diagnosi;
- Da note, che daranno ulteriori informazioni per approfondire l’iter diagnostico.
Di seguito alcuni esempi tratti dal volume: l'Anemia.
Di seguito alcuni esempi tratti dal volume: l'Anemia
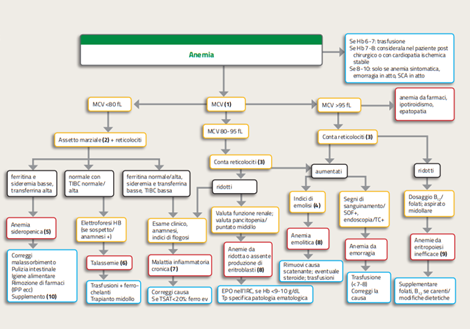
Percorso diagnostico
- Nell’anziano un algoritmo fondato sull’MCV è fuorviante in quanto la genesi dell’anemia è multifattoriale (malnutrizione, SCC o altre malattie croniche, stillicidio intestinale cronico, politerapia, spesso con ASA o IPP), i cut off della sideropenia sono diversi (ferritina più alta, anche tra 45 e 100 mcg/l può celare sideropenia associata a flogosi cronica) e la sideropenica è spesso normocitica.
- La ferritinemia, di solito bassa nella sideropenia, non è un indice affidabile di ferro-carenza poiché è proteina di fase acuta e può essere normale/alta nonostante la sideropenia. Vanno quindi dosate: sideremia, transferrina, TIBC (Total Iron Binding Capacity) e saturazione della transferrina (TSAT= vn >20%). Se ferritina 1000. In alcuni casi serve il mielo-aspirato.
- I reticolociti esprimono l’attività eritropoietica. La percentuale, 0,8-2,5%, va correlata all’anemia perché, se diminuisce il numero dei globuli rossi, aumentano solo in percentuale i reticolociti. Perciò va visto il valore assoluto (40.000-80.000 per mm3 ). >100.000 è certa un’aumentata produzione midollare (da perdita o da emolisi) mentre <30.000 avrò una ipo-rigenerativa che ha svariate cause e può richiedere il mielo-aspirato.
- Aumento LDH e bilirubina indiretta, ridotta aptoglobina. Clinicamente: ricercare ittero, splenomegalia/piastrinopenia
Diagnosi
- Si riscontra in condizioni di perdita per lo più cronica di sangue come ulcere e tumori del tratto GI, varici, metrorragia, ematuria; per ridotto apporto di Fe (malnutrizione, specie negli anziani, malassorbimento da celiachia, MICI, chirurgia del tratto GI, farmaci come IPP); o aumentato fabbisogno; raramente genetica (Fanconi).
Nella carenza marziale la TIBC (capacità della transferrina di legare il ferro) è alta; la ferritina è bassa, a meno che la causa non sia una neoplasia o non ci siano epatopatie che la aumentino. - Se MCV basso e assetto marziale normale è indicata elettroforesi dell’Hb per talassemia. Se lievi (HBA2>3%, Hb F>1%) i pazienti sono asintomatici e non serve ferro a meno di RDW elevato.
Nelle forme omozigoti (morbo di Cooley) si ha HbF sino al 90%, con anemia severa, ittero, colelitiasi, splenomegalia e alterazioni ossee.
Terapia: trasfusioni + ferro-chelanti per evitare emocromatosi. - Condizioni di flogosi cronica (infezioni, autoimmunità, IRC, dialisi, SCC terminale) inducono, attraverso IL-6,TNF-α e INF-g, un aumento di epcidina che inibisce l’assorbimento intestinale del Fe e il suo rilascio dai macrofagi splenici con conseguente ipoferremia, sequestro di Fe nei depositi e ridotta TIBC. Avrò anemia micro o normo-citica con ferritina alta, transferrina bassa e sideremia normale/bassa, reticolociti in genere ridotti. Se ferritina e TIBC normali/alte dosare la piombemia.
- IRC con ridotta produzione di EPO (dosare creatinina, urea +/-EPO); Pure Red Cell Aplasia congenita, acquisita primitiva (es. mielodisplasia) e secondaria (malattie autoimmuni, linfomi, LLC, mieloma, neoplasie di tiroide e polmone, timoma ecc.) o da infezioni (parvovirus B19, CMV). In questi casi il mieloaspirato rileva soppressione della serie rossa.
- Ereditarie da difetto di membrana (sferocitosi), enzimatico (favismo, fenilchetonuria) e dell’Hb (A. falciforme); acquisite: autoimmune da anticorpi caldi e freddi, PTT-SEU, farmaci, alloanticorpi (reazione trasfusionale), emoglobinuria parossistica notturna, infettive (P. Falciparum) e meccaniche (valvole cardiache).
Test di Coombs, diretto e indiretto, valuta la presenza di anticorpi; lo striscio di sangue periferico rileva eventuali deficit strutturali dei globuli rossi. - Dosare i livelli sierici di B12 e folati per a. megaloblastica le cui possibili cause sono: malnutrizione, etilismo, malassorbimento (a. perniciosa, gastrectomia).
Se normali, indagare ipotiroidismo, farmaci (azatrioprina, MTX, PPI) ed eventualmente fare aspirato midollare per la mielodisplasia.
Terapia
Ferro per os previo test di assorbimento intestinale, oppure ev (ferrocarbossimaltosio).
Alcuni esempi estratti dal volume: dolore addominale
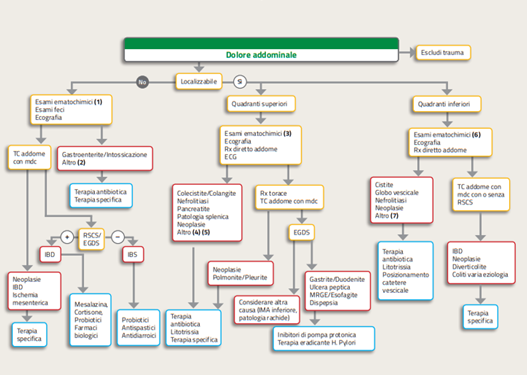
Percorso diagnostico
- Emocromo, creatinina, elettroliti sierici, amilasi, lipasi, transaminasi, bilirubina, PCR, VES, IgA, anti-transglutaminasi, calprotectina fecale, coprocoltura, esame chimico-fisico e parassitologico delle feci.
- Emocromo, creatinina, troponina T, INR, aPTT, PCR, elettroliti sierici, esame delle urine. Per il quadrante superiore destro oltre i precedenti sono consigliati anche: transaminasi, indici di colestasi ed eventualmente amilasi e lipasi.
- Emocromo, creatinina, troponina T, INR, aPTT, PCR, elettroliti sierici, esame delle urine. Per il quadrante superiore destro oltre i precedenti sono consigliati anche: transaminasi, indici di colestasi ed eventualmente amilasi e lipasi. 6. Emocromo, azotemia, creatinina, PCR, PCT, elettroliti, esame urine, PSA, β-hCG, calprotectina fecale.
Diagnosi
- Altre cause di dolore addominale scarsamente localizzato sono: pancreatite, vasculiti (poliarterite nodosa, poliangioite microscopica, granulomatosi di Wegener, porpora di Schonlein Henoch), herpes zoster. La diagnosi di herpes zoster e di gastroenterite e intossicazione alimentare il più delle volte è affidata alla sola clinica.
La celiachia viene suggerita da sintomi e segni quali diarrea/steatorrea, calo ponderale, segni da malassorbimento, dermatite. Il dosaggio di IgA e anti TTG è il primo step diagnostico a cui seguiranno come II livello anti-endomisio, antigliadina ed eventualmente biopsia.
La diagnosi di pancreatite è caratterizzata da un dolore epigastrico con irradiazione a barra o a cintura e dall’identificazione di alti valori di amilasi e lipasi. In corso di pancreatite il paziente andrà comunque sottoposto a esame TC per identificare focolai di necrosi, raccolte liquide o pseudocisti.
L’esame TC può mettere inoltre in evidenza segni diretti e indiretti compatibili con vasculite, la cui diagnosi è supportata da criteri diagnostici specifici per singola patologia. - Altre cause di dolore addominale localizzato a livello del quadrante superiore sinistro sono: patologie neoplastiche, ascesso o infarto renale, trauma o ascesso o infarto splenico, splenomegalia, ischemia miocardica, aneurisma dell’aorta addominale, ematomi, herpes zoster.
L’ematoma è frequente nei pazienti in trattamento anticoagulante o con recente traumatismo ed è, nel caso non sia localizzato nei tessuti profondi, diagnosticabile mediante esame obiettivo con l’ausilio di eco-fast.
La radiografia dell’addome permette di identificare calcoli di calcio lungo le vie urinarie escretrici. I calcoli non visibili mediante la radiografia vengono sospettati in presenza di dilatazioni delle vie urinarie alte all’ecografia e/o di ematuria all’esame delle urine e vanno confermati con la TC. Le patologie renali (infarto renale o ascesso), spleniche (infarto splenico, ascessi), occupanti spazio (neoplasie, adenopatie), l’aneurisma così come eventuali dissezioni dell’aorta addominale vengono diagnosticati mediante ecografia a cui seguirà esame TC di approfondimento.
La troponina T e l’ECG permettono di escludere una sindrome coronarica acuta. - Altre cause di dolore addominale localizzato a livello del quadrante superiore destro sono: epatite, ascessi epatici, invasione del Glisson, trombosi portale, patologie neoplastiche, ascesso o infarto renale, ischemia miocardica, aneurisma dell’aorta addominale, ematomi, herpes zooster.
La colecistite, la colangite, l’ascesso epatico, la trombosi portale, l’infarto e l’ascesso renale, le lesioni occupanti spazio, l’aneurisma dell’aorta addominale e gli ematomi vengono diagnosticati mediante ecografia, l’esecuzione di TC dell’addome è riservata in caso di mancata diagnosi per scarsa qualità delle immagini o per una migliore caratterizzazione dei reperti ecografici. - Altre cause di dolore addominale localizzato a livello dei quadranti inferiori: prostatite, appendicite, pielonefrite, ernia inguinale, ematomi, subocclusione intestinale, torsione testicolare/ovarica, gravidanza ectopica, rottura di cisti ovarica, patologie aorto-iliache.
Nei pazienti internistici con dolore addominale in ipogastrio escludere il globo vescicale. L’ecografia addominale può mettere in evidenza aumenti volumetrici della prostata, patologie di pertinenza ginecologica (es. torsione annessiale, gravidanza ectopica, rottura di cisti ovarica), patologia neoplastica degli organi parenchimatosi, patologie vascolari, da confermare il più delle volte con imaging di II livello. L’esecuzione di β-hCG può confermare il sospetto clinico di gravidanza ectopica in una donna con amenorrea.
